
Trattamento dell’ipertensione arteriosa essenziale: i vantaggi delle associazioni farmacologiche
Per ottenere il controllo pressorio, indipendentemente dal tipo di farmaco impiegato in monoterapia, nella maggior parte dei pazienti ipertesi è necessario il ricorso ad una terapia di associazione basata sull’impiego di almeno due agenti antiipertensivi. Peraltro, le linee guida raccomandano la terapia di associazione anche come strategia di prima scelta, in particolare nei pazienti ad alto rischio cardiovascolare o con valori di pressione arteriosa molto elevati (1).
Un approccio terapeutico iniziale basato sulla terapia di associazione offre numerosi vantaggi, tra i quali una risposta più rapida e, in un numero più elevato di pazienti (con un potenziale beneficio nei pazienti ad alto rischio), una maggiore probabilità di conseguire il target pressorio nel caso di pazienti con elevati valori basali e un minore rischio di ridurre l’aderenza al trattamento dei pazienti a causa di ripetute modifiche terapeutiche (1).
Un ulteriore vantaggio è rappresentato dalla riduzione del rischio di effetti collaterali, grazie all’impiego di dosi più basse rispetto a quelle dei singoli componenti utilizzati in monoterapia per ottenere lo stesso risultato terapeutico (2).
Il requisito indispensabile per una terapia di associazione razionale è l’effetto antiipertensivo superiore a quello ottenuto da ciascun singolo componente in monoterapia ed è soddisfatto dall’associazione di farmaci con meccanismo di azione diverso e complementare. L’aumento dei livelli pressori, infatti, generalmente è multifattoriale, il che rende estremamente difficile, se non impossibile, normalizzare i valori della pressione arteriosa interferendo con un singolo meccanismo pressorio. Inoltre, una terapia farmacologica mirata ad un unico meccanismo fisiopatologico attiva meccanismi compensatori che riducono l’entità della risposta. L’entità dell’ulteriore riduzione della pressione arteriosa che si ottiene dalla combinazione di farmaci appartenenti a 2 diverse classi di antiipertensivi è circa 5 volte superiore rispetto al raddoppio della dose di 1 farmaco (3).
Un altro requisito chiave, il miglioramento della tollerabilità del trattamento, è soddisfatto, oltre che dall’impiego di dosi più basse di quelle utilizzate in monoterapia, quando gli effetti collaterali di un particolare agente, generalmente dose-dipendenti, sono neutralizzati dagli effetti farmacologici dell’altro (3).
Le linee guida dell’European Society of Hypertension e dell’European Society of Cardiology (ESH/ ESC) sono a favore dell’impiego delle associazioni di due farmaci antiipertensivi a dosaggio fisso in una singola compressa, in quanto consentono di semplificare lo schema terapeutico e, di conseguenza, aumentare l’aderenza alla terapia e la percentuale di controllo della pressione arteriosa (1).
L’associazione ACE-I* più diuretico di tipo tiazidico si è dimostrata particolarmente efficace grazie ai meccanismi di azione differenti e sinergici dei due componenti (4). L’ACE-I attenua possibili effetti del diuretico come la riduzione della kaliemia, mentre a sua volta l’inibizione del SRA** può risultare particolarmente efficace quando attivata dalla deplezione idrica indotta dal diuretico (5).
Le linee guida ESH/ESC includono l’associazione ACE-I più diuretico tiazidico tra le associazioni da preferire (Figura 1). A tale riguardo va ricordato che le linee guida europee hanno preso in considerazione 15 associazioni, che hanno classificato in consigliate (cinque), consigliate con limitazioni (una), non consigliate (otto) e sconsigliate (una) (1).
Le linee guida dell’American Society of Hypertension e dell’International Society of Hypertension (ASH/ISH) riportano l’associazione ACE-I più diuretico come terapia di primo livello per i pazienti con valori pressori ≥160/100 mmHg e l’associazione ACE-I più indapamide come specifica terapia di prima scelta in caso di mancato conseguimento del controllo pressorio con il solo ACE-I nei pazienti ipertesi con storia di eventi cerebrovascolari.
Le linee guida ASH/ISH affermano che clortalidone, indapamide e idroclorotiazide hanno dimostrato efficacia clinica, ma le prove per i primi due diuretici sono più solide (6).
L’associazione ACE-I più diuretico è una delle associazioni riportate nelle raccomandazioni dell’Eighth Joint National Committee (JNC 8) per i pazienti che non conseguono i target pressori entro un mese di monoterapia iniziale (7).
FIGURA 1. Possibili associazioni tra le diverse classi di farmaci antiipertensivi.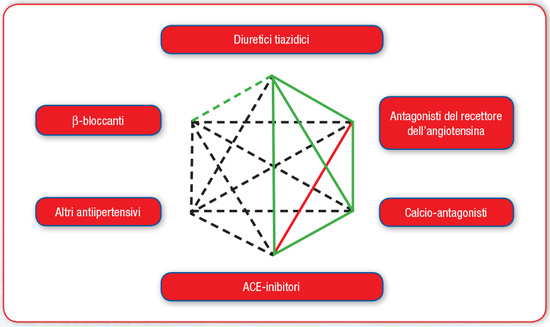 Linee verdi continue: associazioni da preferire; linea verde tratteggiata: associazione utile (con alcuni limiti); linee nere tratteggiate: associazioni possibili ma con meno evidenze; linea continua rossa: associazione non raccomandata. Sebbene verapamil e diltiazem siano talvolta usati con i beta-bloccanti per migliorare il controllo della frequenza ventricolare nella fibrillazione atriale stabile, solo i calcioantagonisti diidropiridinici dovrebbero essere normalmente associati ai beta-bloccanti. ACE=enzima di conversione dell’angiotensina. |
*Inibitore dell’enzima di conversione dell’angiotensina; **Sistema Renina Angiotensina.
|