
CHETOACIDOSI DIABETICA EUGLICEMICA E TRATTAMENTO CON GLI INIBITORI DEL SGLT2: UN RISCHIO PREVENIBILE
La chetoacidosi diabetica (DKA) è una grave complicanza del diabete mellito sia tipo 1 (DM1) che tipo 2 (DM2), conseguenza di un grave deficit di insulina che si traduce nella riduzione dell’utilizzo del glucosio e nell’aumento della lipolisi. Lo sviluppo della DKA è caratterizzato dalla triade iperglicemia (>250 mg/dl), intensa glicosuria (2-4 mg/min/kg) e iperchetomia (β-idrossibutirrato 4,2-11,0 mmol/l) (1).
Peraltro, nonostante la tipica associazione a una marcata iperglicemia, è possibile osservare la DKA anche in presenza di incrementi minimi della glicemia e, talora, anche con livelli glicemici nella norma. La DKA normoglicemica o euglicemica (euDKA) è definita come DKA associata a livelli glicemici <200 mg/dl (2).
Recentemente, sia la FDA (3) che l’EMA (4) hanno prodotto una Drug Safety Communication sul rischio di DKA in pazienti trattati con gli inibitori del co-trasportatore sodio-glucosio 2 (sodium-glucose co-transporter-2, SGLT2), una nuova classe di farmaci approvati per il trattamento del diabete mellito di tipo 2 (DM2) in pazienti di età ≥18 anni, in associazione a metformina e/o insulina o come monoterapia, se la metformina è controindicata o non tollerata.
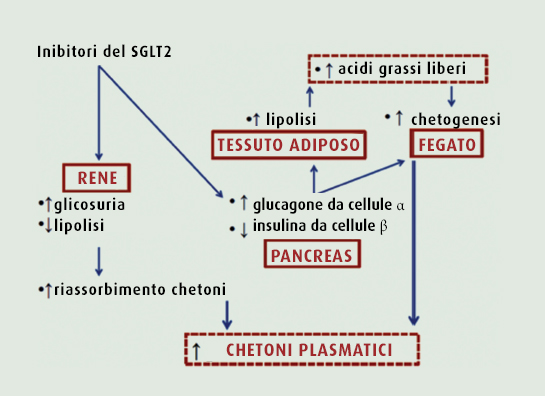
L’inibizione del SGLT2, localizzato nel tubulo contorto prossimale e responsabile di circa il 90% del riassorbimento del glucosio, determina glicosuria e di conseguenza la riduzione della glicemia (5). Oltre a migliorare il compenso glicemico, tali farmaci riducono il peso corporeo e la pressione arteriosa e si associano a un basso rischio di ipoglicemia. Peraltro, gli inibitori del SGLT2 possiedono meccanismi metabolici intrinseci che potrebbero associarsi allo sviluppo di chetoacidosi euglicemica (euDKA) (Figura 1).
 |
|---|
In particolare, l’inibizione del SGLT2 stimola la lipolisi, con un conseguente incremento dei livelli di acidi grassi liberi (FFA) che contribuiscono alla chetogenesi. L’inibizione del SGLT2, determina inoltre, l’aumento della concentrazione di ioni sodio nel fluido tubulare renale, con conseguente aumento delle cariche elettriche positive nel lume tubulare che porta alla ridotta eliminazione urinaria dei chetoni, carichi negativamente (6).
Un ulteriore contributo alla chetogenesi deriva inoltre dall’aumento del glucagone, la cui secrezione è stimolata come effetto secondario alla riduzione della secrezione di insulina o per un effetto diretto sulle cellule alfa pancreatiche, che esprimono SGLT2 (2).
Nella maggior parte dei pazienti con DM2, l’inibizione del SGLT2 favorisce la riduzione dei livelli glicemici e del grasso corporeo, mentre nei pazienti con DM1 o in presenza di fattori predisponenti alla DKA, quali riduzione del dosaggio insulinico, sospensione dell’insulina nel DM2, periodo post operatorio, malattie intercorrenti, consumo di alcolici, dieta a basso contenuto di carboidrati, determina un aumento della chetogenesi (6).
Il meccanismo patogenetico dei casi di DKA segnalati durante il trattamento con inibitori del SGLT2 potrebbe essere identificato in una riduzione inappropriata del dosaggio dell’insulina, associata ad un diminuito introito calorico e di liquidi, in concomitanza con patologie intercorrenti che comportano perdita di liquidi e/o ad assunzione di alcol. Il rischio di DKA associato al trattamento con tali farmaci, usati nelle indicazioni approvate, è probabilmente basso ma è fondamentale che il paziente sia informato sulle condizioni o fattori che possono aumentarlo (6).
L’euDKA potrebbe non essere identificata su base clinica, in quanto non è necessariamente associata ai sintomi tipici della DKA quali la disidratazione indotta dalla marcata iperglicemia (2).
Inizialmente, il paziente potrebbe presentare malessere e talora nausea, mentre la glicemia può essere solo lievemente elevata a causa della persistente glicosuria. Il paziente, pertanto, in base ai valori glicemici rilevati potrebbe ridurre o sospendere l’insulina o evitare l’assunzione di cibo e, in tal modo accelerare lo sviluppo della DKA (1).
Attualmente sono disponibili affidabili strumenti che consentono al paziente di misurare contemporaneamente glicemia e livello dei chetoni ematici ovunque e, in tal modo, di identificare precocemente la chetoacidosi. La determinazione della chetonuria, invece, a causa della ridotta eliminazione urinaria dei corpi chetonici associata al trattamento con inibitori del SGLT2, non rappresenta un test affidabile.
In presenza di un aumento della chetonemia, il paziente deve sospendere l’assunzione dell’inibitore del SGLT2, contattare il medico, assumere liquidi e carboidrati e ricorrere ad una dose supplementare di insulina rapida.
1. Rosenstock J, Ferrannini E. Euglycemic Diabetic Ketoacidosis: A Predictable, Detectable, and Preventable Safety Concern With SGLT2 Inhibitors. Diabetes Care 2015;38:1638–1642
2. Ogawa W, Sakaguchi K. Euglycemic diabetic ketoacidosis induced by SGLT2 inhibitors: possible mechanism and contributing factors. J Diabetes Investig 2016; 7(2): 135-138
3. FDA Drug Safety Communication: FDA warns that SGLT2 inhibitors for diabetes may result in a serious condition of too much acid in the blood. Available from http://www.fda.gov/Drugs/DrugSafety/ucm446845.htm DOI:15-05-2015.
4. European Medicines Agency. Review of diabetes medicines called SGLT2 inhibitors started. Risk of diabetic ketoacidosis to be examined. Available from http://www.ema.europa.eu/ema/index.jsp?curl=pages/medicines/human/referrals/SGLT2_inhibitors/human_referral_prac_000052.jsp&mid =WC0b01ac05805c516f
5. Singh AK. Sodium‑glucose co‑transporter‑2 inhibitors and euglycemic ketoacidosis: Wisdom of hindsight. Indian Journal of Endocrinology and Metabolism 2015; 19 (6): 722-730
6. Rajeev SP, Wilding J. SGLT2 inhibition and ketoacidosis – should we be concerned? The British Journal of Diabetes & Vascular Disease 2015; 15 (4) : 155-158
 |
|---|
N.11/2016 - MedTOPICS - Periodico Quindicinale |